Espondilitis anquilosante y espondiloartritis axial
Espondiloartritis es un término derivado de dos vocablos griegos: spondylos (vértebra) y árthrom (articulación), seguidos del sufijo latino itis (inflamación). Es un grupo de enfermedades inflamatorias crónicas y sistémicas (afectan diversos órganos y aparatos) que tienden a involucrar las articulaciones de la columna vertebral y las que unen ésta con la pelvis (articulaciones sacroilíacas). Entre ellas destaca como prototipo la espondilitis anquilosante.
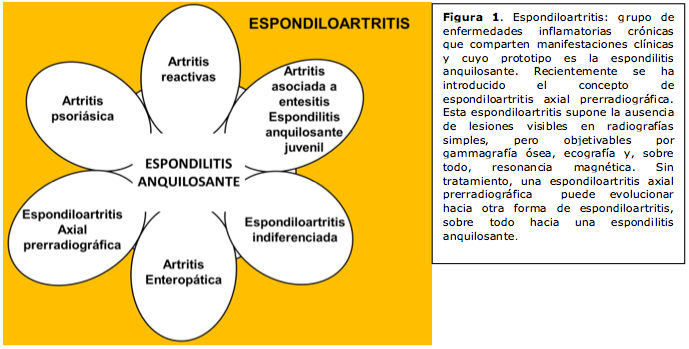
Además de la espondilitis anquilosante, en el grupo de espondiloartritis se sitúan artritis psoriásica, las artropatías enteropáticas (asociadas a enfermedades inflamatorias intestinales como la enfermedad de Crohn y la colitis ulcerosa), las artritis reactivas, las espondiloartritis juveniles (artritis-entesitis) y las espondiloartritis indiferenciadas (figura 1). La reumatología es la especialidad médica que se encarga de modo preferente de la atención a estos procesos del aparato locomotor.
La espondilitis anquilosante es la enfermedad prototipo del grupo de las espondiloartritis y la que más involucra articulaciones de la columna vertebral y sacroilíacas, todas ellas denominadas articulaciones axiales frente a las articulaciones de las extremidades, esto es, articulaciones periféricas como tobillos, rodillas, codos, muñecas… Existe una clara predisposición genética a su desarrollo, en la que destaca el gen HLA-B27, cuya presencia incrementa en unas 100 veces la probabilidad de padecerla. En la última década se han hallado otros genes que contribuyen a dicha predisposición, entre otros ERAP1, ERAP2, IL23R.
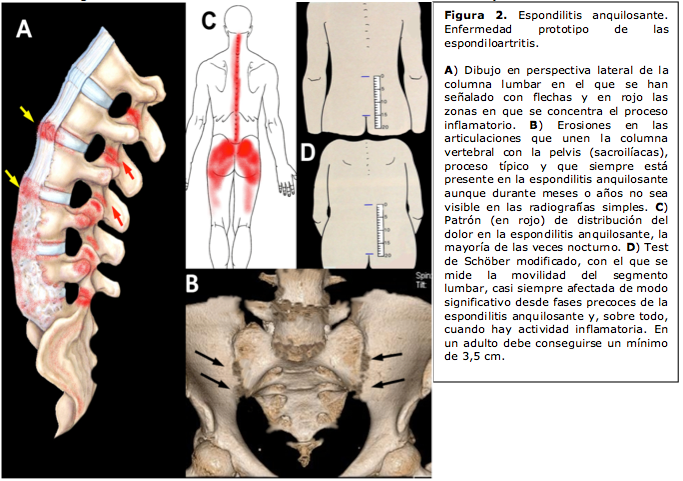
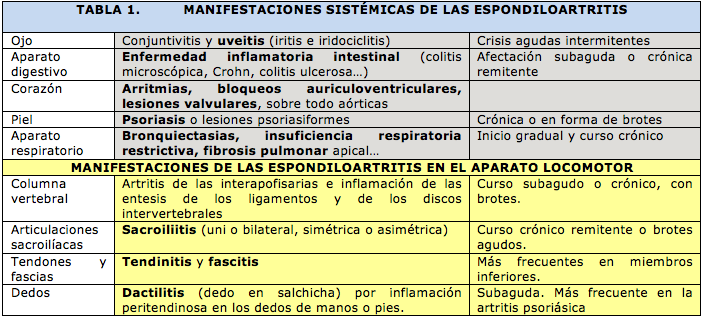
Los síntomas más frecuentes de la espondilitis anquilosante son el dolor lumbar inflamatorio que suele irradiarse hacia las nalgas y la cara posterolateral de los muslos así como la rigidez de la columna vertebral, especialmente después de largos periodos de inmovilización y a primera hora de las mañanas (figura 2). Otras manifestaciones, comunes con otras espondiloartritis, son las entesis, esto es, inflamación de las inserciones de los tendones y ligamentos en el hueso, lo que suele ocurrir en las extremidades inferiores. Las tendinitis aquíleas y las fascitis plantares son las más frecuentes y provocan dolor en la porción posterior del pie. A lo largo del curso clínico de la espondilitis anquilosante el 40% de los enfermos presentará uno o varios episodios de inflamación de la capa interior del ojo (uveitis), particularmente en su porción anterior (iridociclitis) (tabla 1).
La espondilitis anquilosante se diagnostica definitivamente a partir de la sintomatología, exploración y con datos de imagen. En los criterios diagnósticos, para clasificar definitivamente a un paciente como afectado por espondilitis anquilosante, se requiere la existencia de erosiones visibles radiográficamente en las articulaciones sacroilíacas.
El desarrollo de las técnicas de imagen, más sensibles que las radiografías, han permitido que reumatólogos con gran experiencia en estas enfermedades hayan desarrollado nuevos criterios diagnósticos asociados con un cambio de nomenclatura: las espondiloartritis axiales.
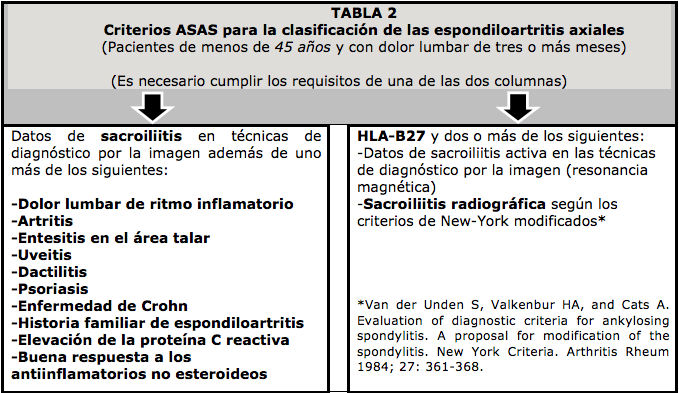
Desde 2010, siguiendo los criterios que se exponen en la tabla 2, los pacientes ya pueden ser diagnosticados de espondiloartritis axial y tratados con mayor precocidad sin esperar a que desarrollen una espondilitis anquilosante. Todas las espondilitis anquilosantes son espondiloartritis axiales, pero, no todas las espondiloartritis axiales cumplen criterios para ser clasificadas como espondilitis anquilosantes.
ASAS (Assessment in SpondyloArthritis International Society), esto es, la Sociedad Internacional para la Valoración de las Espondiloartritis, está integrada por reumatólogos con gran experiencia e interés en las espondiloartritis cuya función es promover el estudio de estas enfermedades con el fin de conseguir un diagnóstico más precoz, desarrollar instrumentos para valorar mejor su actividad, determinar la eficacia de los tratamientos así como impulsar las investigaciones clínicas. En el año 2010 se desarrolló una conferencia de consenso de ASAS. En la tabla 1 se exponen los nuevos criterios que propusieron para el diagnóstico de una espondiloartritis axial y que permiten acelerar la detección de este tipo de procesos. Estos criterios fueron diseñados para pacientes de edad inferior a los 45 años que presentan dolor lumbar de tres o más meses de duración.
La espondiloartritis axial es una espondiloartritis en la que se afectan predominantemente las articulaciones de la columna vertebral y las sacroilíacas (articulaciones axiales) provocando dolor de tipo inflamatorio y rigidez. El dolor lumbar y lumbosacro es el más habitual y la mayoría de los pacientes tienen menos de 45 años. Las técnicas de diagnóstico por la imagen con elevada sensibilidad, como la resonancia magnética, pueden objetivar precozmente el proceso inflamatorio, años antes de que haya lesiones visibles en las radiografías simples. Durante el periodo en el que no se identifican lesiones en las radiografías simples pero sí mediante técnicas más sensibles (resonancia magnética), se denominan espondiloartritis axiales no radiográficas. Cuando hay lesiones radiográficas en las sacroilíacas, en un estadio II (bilateral) - III o IV (unilateral o bilateral), se establece el diagnóstico de espondilitis anquilosante. El objetivo, obviamente es diagnosticar y tratar la espondiloartritis en la fase no radiográfica, evitando las secuelas en el aparato locomotor y consiguiendo la mayor calidad de vida para el enfermo.
No se dispone de estudios epidemiológicos exhaustivos respecto a la espondiloartritis axial, pero se estima que la sufrirán a lo largo de la vida entre tres y diez de cada mil habitantes. Por lo tanto, es una enfermedad de elevada prevalencia y con un alto coste socioeconómico.
Deben sospechar el padecimiento de una espondiloartritis axial:
- Quienes con una edad inferior a 45 años, sufran dolor lumbar o dorsolumbar de ritmo inflamatorio (predominio en reposo y por la noche) que además se asocia a rigidez axial (dificultad para ponerse los calcetines o los zapatos, coger objetos del suelo...)
- Quienes presenten un episodio de uveitis anterior aguda (iridociclitis).
- Quienes habiendo sido diagnosticados de enfermedad inflamatoria intestinal presenten dolor axial inflamatorio.
- Quienes presenten dolor dorsolumbar o lumbosacro inflamatorio y tengan familiares con alguna espondiloartritis, psoriasis o enfermedad inflamatoria intestinal.
- Quienes estén en las circunstancias anteriormente citadas deberán consultar con su médico de cabecera, quien hará la evaluación inicial y, si procede, les remitirá a su servicio de reumatología. Afortunadamente, se dispone de fármacos eficaces para detener el proceso inflamatorio y evitar que las espondiloartritis axiales progresen. En este sentido, la calidad de vida de los pacientes ha mejorado de modo significativo.
Tratamiento y recomendaciones en las espondiloartritis axiales
Los antiinflamatorios no esteroideos (AINE) son la piedra angular del tratamiento médico. La fisioterapia y el ejercicio terapéutico son medidas adicionales muy importantes para mejorar la condición física de los pacientes. En caso de entesitis, tendinitis o artritis periférica pueden estar indicadas las infiltraciones locales. No obstante, en quienes la espondiloartritis axial la espondilitis anquilosante no se controla satisfactoriamente con AINE, se dispone de fármacos muy eficaces de dispensación hospitalaria, los anti-TNFα (medicamentos biotecnológicos de administración parenteral –intravenosa o subcutánea- que neutralizan el factor de necrosis tumoral alfa, TNFα, importante citocina mediadora en el mecanismo de la inflamación en las espondiloartritis). El especialista y, particularmente el reumatólogo, es quien debe indicar el tratamiento adecuado para cada paciente y ajustarlo según la evolución.
El diagnóstico precoz y el tratamiento correcto permiten minimizar la actividad de las espondiloartritis axiales y conseguir una elevada calidad de vida de los enfermos. Abandonar el tabaco es fundamental en los fumadores: reduce el daño pulmonar y las bronquiectasias y aumenta la capacidad vital. La natación y la gimnasia en el agua, así como el tai-Chi y caminar diariamente una hora son muy recomendables. Deben evitarse los ejercicios cifosantes como la bicicleta (excepto el pedaleo en bicicleta estática con respaldo) y no praxticar deportes de contacto, muy proclives a lesiones.
No existen dietas específicas ni curativas, aunque la reducción de las grasas saturadas y de las féculas y almidón pueden contribuir a reducir la actividad inflamatoria de las espondiloartritis. Las dudas que surjan respecto al tratamiento, dieta y ejercicio deben comentarse con su médico de cabecera y especialista. Existen diversas asociaciones españolas de pacientes con espondiloartritis en las que puede recabar ayuda. Además, dispone de más información en la Web de la Sociedad Española de Reumatología: http://www.ser.es/pacientes/index.php. Hay manuales específicos para pacientes con espondiloartritis
-
- Las aguas termales son eficientes para una persona con espondilitis anquilosante ?
-

Dr. Javier Luque Pino ha contestado a:
Llamamos aguas termales a aquellas aguas minerales que salen a una temperatura superior a 5 grados respecto a ...
- 1 Respuesta
-
- Una pregunta he dejado de inyectareme embrel pero quiero regresar puedo hacerlo
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Es posible reintroducir Enbrel con la pauta semanal como lo venía haciendo antes de la interrupción sin que ...
- 2 Respuestas
-
- Cuanto tiempo se puede tomar arcoxia y que organos afecta
-

Dr. Juan Carrillo Cliville ha contestado a:
Depende de la dosificación. Arcoxia (Etoricoxib) se presenta en dosificaciones de 120, 90, 60 y 30 . Para ...
- 2 Respuestas
-
- Tratamienton de la espondilitis
-

Dr. Víctor García Coca ha contestado a:
La espondilitis anquilosante es una enfermedad reumática inflamatoria crónica de naturaleza autoinmune. Afecta principalmente a las articulaciones sacroiliacas ...
- 1 Respuesta
-
- Si dejo de inyectarme enbrel por que no siento dolores y ademas se lo peligroso que es por las consecuencias negativas del mismo. Gracias
-

Dr. Víctor García Coca ha contestado a:
El Enbrel (etanercept) es un tratamiento biológico que se utiliza en diversas enfermedades de naturaleza autoinmune (psoriasis, artritis ...
- 1 Respuesta
-
- Tengo espondilitis anquilosante desde hace 1 mes. ¿Qué tipo de dieta o recomendaciones debo seguir?
-

Dra. Eulalia Gil González ha contestado a:
Se habla de muchas dietas especializadas para personas con enfermedades articulares, pero hasta la fecha, ninguna de estas ...
- 2 Respuestas
-
- Qué es la hiperostosis idiopática?
-

Dr. Jesús Moreta Suárez ha contestado a:
La Hiperostosis Anquilosante Vertebral, también denominada Hiperostosis esquelética difusa idiopática, es una enfermedad del aparato locomotor que consiste ...
- 2 Respuestas
-
- Una escleritis posterior ocular puede deribar en un reuma??
-

Dr. Antonio Guerrero Gutierrez ha contestado a:
Esa patología ocular no puede derivar en un proceso reumático . Lo correcto es pensar que esa afectación ...
- 2 Respuestas
-
- Tengo espondilitis anquilosante y tengo mucho liquido en mi rodilla derecha es normal?
-

Dr. Jorge Cuenca Espierrez ha contestado a:
La aparición de un derrame en la rodilla puede ser consecuencia de la EA o tb por un ...
- 2 Respuestas
-
- Cual es mas perjudicial para la salud: la espondilosis o la espondilitis anquilosante?
-
Dr. Juan García Regal ha contestado a:
La espondilitis anquilosante puede llegar a ser más dolorosa y limitar más la actividad diaria. Saludos
- 1 Respuesta
-
- Tengo dolor constante en toda la espalda no consigo la postura acorde para dormir. Que puedo hacer para mejorar
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Todo dolor axial (columna vertebral y / o sacroilíacas), constante, persistente por la noche, debe llevar a una ...
- 1 Respuesta
-
- Llevo 1 año con dolor de espalda al levantarme de la cama, cuando pasan 15 minutos se me quita. He cambiado el colchón, cambio de postura, hago ejercicio pero sigo igual. Trabajo en oficina. Gracias.
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Cualquier dolor dorsolumbar o lumbosacro persistente durante la noche o contra la madrugada, sobre todo en menores de ...
- 1 Respuesta
-
- Padezco desde hace muchos años una artritis producida por psoriasis, hace 8 meses estoy tomando Humira ¿Me pueden explicar que tal funciona y si tiene efectos secundarios?
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Humira (adalimumab) es un fármaco biotecnológico bloqueador de la citocina proinflamatoria TNF-alfa. Pertenece al grupo de fármacos más ...
- 1 Respuesta
-
- Se puede correr con una espondilitis anquilosante? gracias
-

Dr. Norberto Gómez Rodríguez ha contestado a:
La espondilitis anquilosante no contraindica el ejercicio físico, incluida la carrera o el "footing". No obstante, para ello, ...
- 1 Respuesta
-
- ¿Qué diferencia hay entre una espondilosis y una espondilitis?
-

Dr. José Miguel Senabre Gallego ha contestado a:
La espondilosis es la artrosis que afecta a la columna vertebral, una enfermedad caracterizada por el deterioro progresivo ...
- 2 Respuestas
-
- ¿Que es la espondilitis anquilosante?
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Es una enfermedad reumática inflamatoria crónica que involucra preferentemente las articulaciones de la columna vertebral y las que ...
- 1 Respuesta
-
- Mi abuelo y mi madre tuvieron problemas de reuma. Yo tengo 35 años y, por ahora no se me ha manifestado. ¿Es algo que puedo heredar? ¿Puedo hacer algo para evitarlo?
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Las enfermedades reumáticas no son exclusivas de personas de edad avanzada. Afectan a ambos sexos y a todas ...
- 1 Respuesta
-
- Me diagnosticaron espondilitis anquilosante hace 1 año, aun hoy no noto mejoría, ¿qué puedo hacer?
-

Dra. Eulalia Gil González ha contestado a:
Aparte de revisar la medicación prescrita por el Reumatólogo, pues parece que la actual no es efectiva, las ...
- 1 Respuesta
-
- Tengo espondilitis anquilosante, ¿cómo puedo paliar los dolores? ¿Cómo puedo paliar la falta de movilidad?
-

Miguel Angel Viñuelas Chicano ha contestado a:
La espondilitis es un tipo de artritis que afecta sobre todo a las articulaciones de la columna. Se ...
- 1 Respuesta
-
- Se me diagnostico hace poco artritis reumatoide pero al hacerme el examen de HlA B-27 salio positivo. ¿Significa algo?
-

Dra. Eulalia Gil González ha contestado a:
El antigeno HLA B-27 es un antígeno leucocitario humano que aparece en la superficie de los leucocitos en ...
- 1 Respuesta
-
- ¿Puedo ir a correr con espondilitis anquilosante?.
-

Dra. Eulalia Gil González ha contestado a:
Es fundamental en el tratamiento de la espondilitis realizar ejercicios físicos reglados y ejercicios respiratorios para fortalecer la ...
- 2 Respuestas
-
- ¿Cuándo se debe realizar un escáner de columna?
-

Dr. Antonio Jesús Martínez Ortega ha contestado a:
El escáner o TC de columna se realiza cuando existe sospecha sobre todo de patología traumática o no ...
- 1 Respuesta
-
- Tengo espondilitis anquilosante, ¿cómo puedo paliar los dolores? ¿Cómo puedo paliar la falta de movilidad?
-

Dra. Eulalia Gil González ha contestado a:
Aparte de la medicación prescrita por el Reumatólogo, las recomendaciones para el cuidado de la columna vertebral son: -Mantener ...
- 1 Respuesta
-
- ¿Es recomendable una dieta sin gluten para la espondilitis anquilosante?
-

Dra. Eulalia Gil González ha contestado a:
Se habla de muchas dietas especializadas para personas con artritis, pero hasta la fecha, ninguna de estas afirmaciones ha ...
- 1 Respuesta
-
- ¿Los ejercicios para la espondilitis anquilosante se pueden hacer en casa?
-

Dra. Cristina Martín López ha contestado a:
Deben hacerse en casa. Lo imprescindible es que su aprendizaje haya sido junto a un profesional, que indique ...
- 1 Respuesta