¿Qué es el síndrome doloroso de la charnela dorsolumbar (S. de Maigne)?
Introducción:
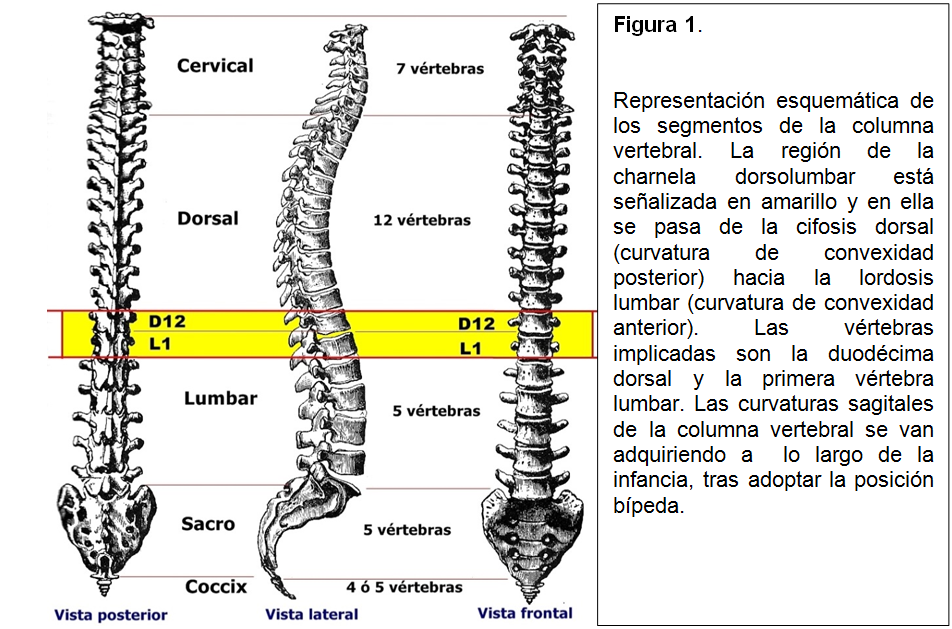
Charnela significa “gozne” o “bisagra”. La charnela dorsolumbar es una denominación que recibe el segmento móvil de la columna vertebral, situado entre la región dorsal y la región lumbar centrado por la duodécima vértebra dorsal (D12) y la primera vértebra lumbar (L1). A este nivel se produce la transición de la cifosis dorsal a la lordosis lumbar, curvaturas de la columna que se van adquiriendo normalmente durante la infancia y en particular tras iniciar la marcha bípeda.
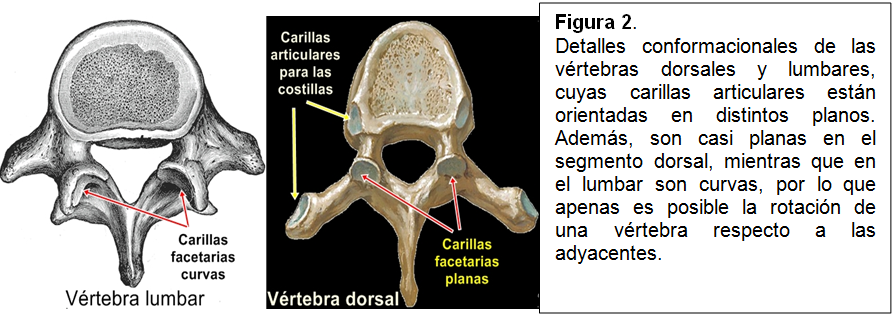
Esta charnela dorso-lumbar tiene unas características biomecánicas propias. Así, en la columna lumbar el movimiento de rotación es muy escasomientras que es amplio en la columna dorsal. Esta discrepancia se debe a diferente orientación de las articulaciones interapofisarias (figuras 1 y 2).La rotación es nula cuando el raquis lumbar está en extensión (inclinación hacia atrás).Anatómica y fisiológicamente, D12 es una vértebra intermedia, transicional, aunque en algunos casos.la transición recae en mayor grado sobre D11.
Concepto:
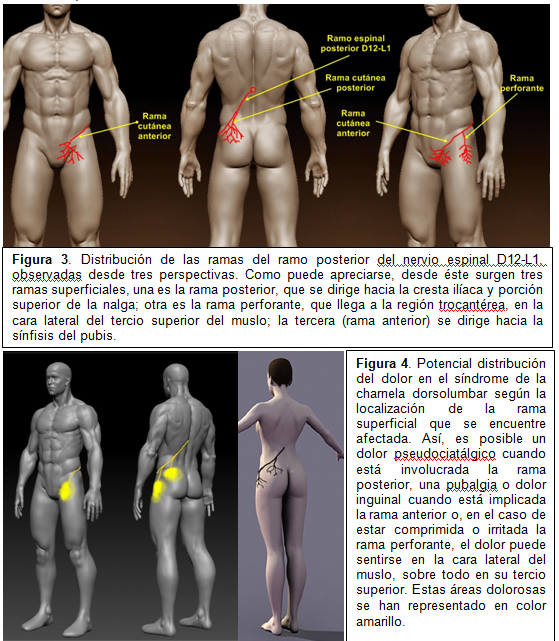
El síndrome doloroso de la charnela dorsolumbar fue objeto de diversos estudios publicados por el Dr.Maigney resulta de la irritación o compresión a lo largo del trayecto de los ramos posteriores de los nervios espinales que emergen entre D11-D12 ó D12-L1, siendo el segundo el más habitualmente implicado (figuras 3 y 4). Sus causas principalesfuerondesignadas por el Dr.Maigne como desarreglos intervertebrales menores de un segmento de la charnela dorso lumbar.Excepcionalmente puede tratarse de una hernia discal, o procesos gravescomo tumores malignos primarios o metástasis, espondilodiscitis infecciosas, fracturas..etc.
Las articulaciones interapofisarias superiores de D12 tienen la forma de las de las vértebras dorsales, mientras que las inferiores se asemejan a las de las vértebras lumbares, lo que predispone a un movimiento disarmónico y a un estrés mecánico local (“desarreglo o disfunción vertebral menor”).
Síntomas.
El dolor, generalmente unilateral, con distribución a lo largo del territorio de las ramas del nervio espinal posterior es la manifestación más relevante y se ha reflejado con color amarillo en la figura 4. Los dolores percibidos por los enfermos suelen ser “profundos” y, si coexiste, el dolor dorsolumbar suele ser poco relevante. El dolor de la rama posterior (dolor sobre la cresta ilíaca) puede ocurrir en ambos sexos y es más frecuente a partir de los 50 años. Puede confundirse con procesos propiamente lumbares o lumbosacros o con dolor sacroilíaco. Se exacerba con la extensión de la columna lumbar y con la rotación dorsal. En algunos pacientes se asocia a espasmo muscular y a hipersensibilidad dolorosa a la palpación o pinzamiento de la piel. El dolor de la cara lateral del muslo puede asemejarse al desencadenado por una tendinobursitis glútea o trocantérea o incluso por un proceso de la cadera. El dolor de la rama anterior no pocas veces induce a equívocos con procesos ginecológicos, inguinales o testiculares.
Diagnóstico.
El diagnóstico de este síndrome doloroso de la charnela dorsolumbar es eminentemente clínico. La exploración médica será realizada con el paciente tumbado transversalmente en la camilla, boca abajo, con un cojín bajo el abdomen. El facultativo efectuará maniobras que solicitan directamente las vértebras involucradas (D11, D12, L1) y analizará signos que sugieran la compresión de la rama o ramas afectadas. También solicitará los estudios de imagen pertinentes (radiografías, ecografía, tomografía computarizada y resonancia magnética) cuando proceda, en especial cuando se sospeche la coexistencia de otros procesos o en función del diagnóstico diferencial planteado. En algunos casos es posible encontrar alteraciones en los estudios neurofisiológicos o mediante potenciales evocados.
Tratamiento.
Tras excluir la afectación de otros ramos posteriores de nervios espinales y delimitar el cuadro clínico con precisión, se suele proceder a la infiltración o el bloqueo del ramo posterior del nervio espinal involucrado con anestésico y un corticoide. Es menos habitual la realización neurolisis (denervación) mediante radiofrecuencia y, sólo en casos muy avanzados se recurre a la neurotomía.
-
- Porque me duele espalda y me arde
-

Dr. Víctor García Coca ha contestado a:
El dolor acompañado de la sensación de ardor indica que el problema puede estar causado por la afectación ...
- 1 Respuesta
-
- Tiene operación la espondiloartrosis lumbosacra?
-

Dr. Jorge Cuenca Espierrez ha contestado a:
Si existe dolor no controlable, se ha realizado radiofrecuencia lumbar sin resultado.... La artrodesis lumbar es la mejor ...
- 3 Respuestas
-
- Que significa.pseudocoxalgia
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Ese término suele hacer referencia a dolor en la raíz del muslo (zona de nalga, tercio superior de ...
- 2 Respuestas
-
- Tengo disminucion del espacio intervertebral l 5
-

Dr. Jorge Cuenca Espierrez ha contestado a:
Si presentas clínica dolorosa lumbar con irradiación a los glúteos posiblemente sufras una discopatia lumbar l5-sacro (deshidratación del ...
- 3 Respuestas
-
- Mi madre de 95 años tiene dolor de espalda baja, vejiga y la planta de los pies ardientes ¿Qué le sucede? gracias
-

Dr. Norberto Gómez Rodríguez ha contestado a:
No se puede emitir un juicio clínico sin conocer los antecedentes de un paciente y sin explorarle. No ...
- 1 Respuesta
-
- Desde hace mucho tiempo padezco de dolor lumbar cuando hago ejercicio por ejemplo andar deprisa ese dolor se irradia también hacia el glúteo derecho incluso en estado de reposo.
-

Dr. Norberto Gómez Rodríguez ha contestado a:
Cualquier comentario a los síntomas que usted refiere sólo pueden fundamentarse con el conocimiento de los antecedentes, una ...
- 1 Respuesta