¿Qué es la arteritis de células gigantes o arteritis de la temporal?
Concepto
La arteritis de células gigantes (ACG), también llamada arteritis de la temporal o arteritis de Horton, es una enfermedad inflamatoria autoinmune que afecta a las paredes de las arterias de mediano y gran calibre, en especial a las ramas de la arteria aorta y de la carótida.
Causas
Aunque su causa no se ha esclarecido, los datos disponibles sugieren que podría ser desencadenada por microorganismos actuando sobre personas con predisposición genética como la conferida por el gen HLA-DRB1*04. El mecanismo lesional está mediado por un grupo de glóbulos blancos, los llamados linfocitos T, especialmente los CD4+, y por los macrófagos, reflejando un trastorno del sistema inmunitario del paciente. Estas células infiltran la pared de las arterias y desencadenan una reacción inflamatoria.
Frecuencia
Se trata de la inflamación de los vasos sanguíneos (vasculitis) sistémica más frecuente en los adultos. Predomina en mujeres (2-4:1) y la edad es el principal factor de riesgo. Es excepcional antes de los 50 años, pero su incidencia se incrementa hasta alcanzar los 15-25 nuevos casos por cada 100.000 habitantes en edades por encima de los 70 años. La prevalencia es particularmente alta habitantes del norte de Europa y muy baja en negros.
Síntomas y signos
Los síntomas generales más frecuentes son la pérdida de peso (más de la mitad de los enfermos) y fiebre moderada.
La cefalea está presente en un 60-80% de los enfermos y suele tratarse de un dolor de cabeza de inicio reciente. En quienes ya tenían migrañas o jaquecas, el dolor es diferente, más intenso, sostenido e incluso nocturno, pudiendo asociarse a un cuero cabelludo hipersensible al tacto o roce. Las ramas superficiales de la arteria temporal pueden notarse más duras y dolorosas a la presión, a veces sin latido. Un 15-45% de los enfermos aquejan dolor y fatiga de los músculos masticadores (claudicación mandibular). Raras veces, la obstrucción completa de ramas de las carótidas puede dejar sin flujo sanguíneo áreas del cuero cabelludo o de la lengua, llevando a la necrosis isquémica.
La polimialgia reumática puede ser la única manifestación de una ACG y está presente en mitad de los pacientes, caracterizándose por intenso dolor (que suele empeorar por la noche), rigidez e impotencia funcional en el área del cuello y hombros (cintura escapular) así como en las músculos de la cintura pélvica. El enfermo tiene dificultad o incluso imposibilidad para elevar los hombros y los brazos, vestirse o levantarse de una silla o de la cama (figura 1).
No son raros los síntomas oculares como visión doble (diplopía) o la pérdida durante algunos segundos de la visión de un ojo (amaurosis fugaz) y, a veces (12%), ceguera permanente producida por afectación del nervio óptico, obstrucción de la arteria oftálmica o infartos isquémicos cerebrales occipitales. Los episodios de amaurosis fugaz y, en menor grado, la claudicación mandibular reflejan alto riesgo de pérdida de visión permanente y requieren tratamiento urgente.
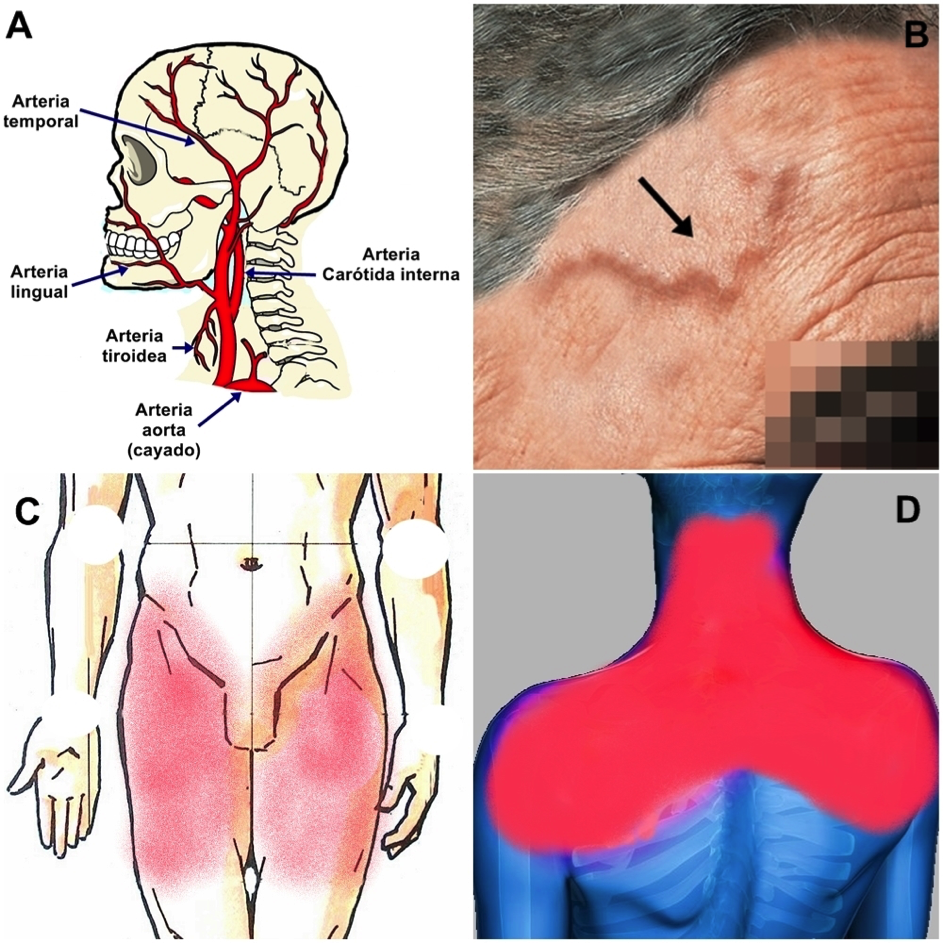

Menos del 5% de los enfermos sufren infartos isquémicos cerebrales a causa de la obstrucción arterias intracraneales. Cuando el proceso inflamatorio afecta a las paredes de la arteria aorta, las debilita y favorece el desarrollo de aneurismas (dilataciones arteriales de pared fina, más susceptibles de rotura), sobre todo en los tramos iniciales de dicho vaso sanguíneo (cayado y aorta torácica), rara vez en la aorta abdominal). La prevalencia de aneurismas en los enfermos con ACG es de dos a once veces mayor que en la población general, alcanzando el 11% en la aorta torácica un 5% en el segmento abdominal. Los aneurismas pueden dañar la válvula aórtica provocando insuficiencia aórtica, puede producir dificultad respiratoria (disnea de esfuerzo), dolor torácico, claudicación en las extremidades superiores, trastornos de la presión arterial, agina de pecho e incluso muerte súbita por hemorragia masiva secundaria a la rotura de la aorta. Los aneurismas suelen presentarse varios años después del diagnóstico de la ACG.
Diagnóstico
El diagnóstico se sospecha a partir de los síntomas y de los hallazgos en la exploración física. Entre los datos de laboratorio destaca la elevación de la velocidad de sedimentación globular que, por lo general, supera los 50 mm/1ªh. Suelen estar incrementados otros parámetros que reflejan actividad inflamatoria sistémica, entre ellos el fibrinógeno y la proteína C reactiva, aunque son inespecíficos. Es frecuente una anemia crónica, el aumento de las plaquetas y, en el 10-40% de los pacientes, elevación de las enzimas hepáticas.
El médico solicitará las pruebas de imagen oportunas en cada caso, siendo constante la radiografía de tórax. La ecografía de la arteria temporal, realizada por un explorador experimentado constituye una exploración valiosa, aunque el diagnóstico sólo se puede establecer con certeza a partir del estudio anatomopatológico de una biopsia de la arteria temporal. La ausencia de signos histológicos de vasculitis no excluye la ACG, pues el proceso inflamatorio de las arterias es segmentario (por tramos) y el fragmento obtenido puede ser normal, lo que ocurre en cerca del 12% de los casos.
Existen criterios diagnósticos consensuados para el diagnóstico de ACG que tienen elevada sensibilidad (82%) y especificidad (86%) –tabla 1-.

Cuando se sospecha una ACG y el paciente presenta síntomas visuales, es obligado el inicio inmediato del tratamiento con corticoides. La biopsia debe hacerse lo antes posible para evitar que la medicación haga desaparecer los signos típicos de la inflamación de la pared de la arteria temporal.
Tratamiento
Cuando el paciente presenta una ACG con manifestaciones oculares se administra metilprednisolona por vía intravenosa a la dosis de un gramo diario durante un periodo de tres a cinco días. En otras situaciones, sin complicaciones graves asociadas, el tratamiento consensuado es de un miligramo de prednisona por cada kilogramo de peso y día que se irá reduciendo de forma gradual y progresiva a lo largo de los meses (no se recomiendan tratamientos de duración inferior a los 12 meses). La interrupción precoz del tratamiento suele seguirse de la reactivación en pocas semanas. El médico realizará un control periódico de la respuesta clínica y de la repercusión biológica (análisis) del tratamiento además de tomar medidas adicionales para contrarrestar los efectos de los corticoides (suplementos de calcio, vitamina D, bisfosfonatos) o para evitar trombosis (antiagregantes plaquetarios). Existen otros medicamentos que permiten modular el sistema inmunitario y evitar el empleo continuado de corticoides a dosis altas. Este tipo de medidas farmacológicas se adoptan en situaciones muy concretas y requieren experiencia en el manejo de la ACG. Cerca de la mitad de los enfermos con ACG podrá suspender definitivamente la medicación tras 18-24 meses, pero el resto requerirá bajas dosis de prednisona u otro corticoide de modo continuo para mantener la ACG bajo control.
El paciente nunca debe suspender unilateralmente la medicación sin consultar antes a su médico.
-
- ¿Qué tratamiento es favorable para la cefalea?
-

Dr. Antonio Jesús Martínez Ortega ha contestado a:
Dependerá en gran medida de la causa de la cefalea. Si se trata de una cefalea simple esporádica, ...
- 1 Respuesta
-
- ¿En qué consiste un dolor de cabeza por vaso sanguíneo?
-

Un posible dolor de cabeza que podría coincidir con esa descripción sería una arteritis temporal, una inflamación de ...
- 1 Respuesta
-
- ¿Tiene alguna idea de qué me puede estar ocurriendo? Me desperté esta mañana con sequedad de garganta (pero sin dolor) pero me duele la mandíbula derecha (no estoy seguro de si son los dientes), el oído y la cabeza. El dolor aumentó a lo largo del día. No tengo congestión ni tos. Acudí a Urgencias.
-

Este tipo de dolor podría estar causado por una gran variedad de otras causas además de la sinusitis. ...
- 1 Respuesta
-
- ¿Qué causa dolor de cabeza y dolor de oído?
-

El dolor de oído o la otalgia puede estar causado por diversas enfermedades. Una infección de oído, un ...
- 1 Respuesta
